Het polycystisch ovariumsyndroom kan leiden tot:
- insulineresistentie, met een verhoogde kans op diabetes
- een verstoorde hormonale balans
- obesitas
- vruchtbaarheidsproblemen
- complicaties bij zwangerschap, arbeid en bevalling
- hart- en vaatziekten
- verminderde levenskwaliteit
Insulineresistentie
Dagelijks nemen we via de voeding glucose (suiker) op in ons lichaam. De glucose wordt door de cellen van het lichaam verbrand en omgezet in energie. Ook vetten en eiwitten zijn een energiebron voor het menselijk lichaam, maar glucose is de eerste energiebron die wordt aangeboord.
Om glucose te kunnen opnemen en omzetten in bruikbare energie, hebben onze lichaamscellen insuline nodig. Insuline is een lichaamseigen stof die in de pancreas of alvleesklier wordt aangemaakt.
Bij sommigen, waaronder vaak PCOS-patiënten, zijn de lichaamscellen minder gevoelig voor insuline. Die insulineresistentie is ook genetisch bepaald. De lichaamscellen hebben dan meer insuline nodig om glucose te kunnen opnemen. De pancreas gaat bijgevolg meer insuline produceren waardoor er meer van in het bloed aanwezig is. In dat geval spreken we van hyperinsulinemie.
Verhoogde kans op diabetes
Dit mechanisme kan ertoe leiden dat PCOS-patiënten na verloop van tijd diabetes type 2 ontwikkelen. Bij wie insulineresistent is moet de pancreas immers dubbel zo hard werken. De pancreascellen laten het daardoor sneller afweten en zijn dan niet meer in staat om voldoende insuline te produceren. De glucose in het bloed wordt onvoldoende opgenomen door de lichaamscellen waardoor een teveel aan glucose in het bloed (hyperglycemie) ontstaat.
Een verstoorde hormonale balans
Het proces van follikelrijping, -groei en ovulatie wordt gereguleerd door het follikelstimulerend hormoon (FSH) en het luteïniserend hormoon (LH). Daarvoor zijn een goede verhouding en interactie tussen de beide hormonen noodzakelijk.
Gewoonlijk zijn de FSH-waarden verhoogd in de eerste helft van de menstruatiecyclus, gedurende veertien dagen na aanvang van de menstruatie. Dan zorgt het hormoon voor de rijping en groei van een follikel. FSH werkt niet alleen in ter hoogte van de eierstokken, maar bevordert ook de groei van het baarmoederslijmvlies (endometrium). In de tweede helft van de cyclus zijn de FSH-waarden laag.
Het luteïniserend hormoon brengt veranderingen teweeg in de follikelwand en in de eicel (ovum) waardoor de eisprong plaatsvindt. Die eisprong wordt veroorzaakt door een piek van de LH-waarden.
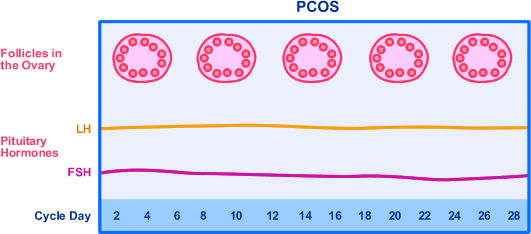
Bij patiënten die lijden aan het polycystisch ovariumsyndroom is deze hormonale balans ernstig verstoord. Zo komt bij 40 tot 50 procent van de PCOS-patiënten continu een verhoogde LH-spiegel voor. Die verhoogde LH-spiegel zorgt er - al dan niet in combinatie met lage FSH-waarden - voor dat een follikel niet of onvoldoende tot ontwikkeling komt.
Obesitas
Vermoed wordt dat obesitas het risico op de ontwikkeling van PCOS licht verhoogt en de ernst ervan (het PCOS-fenotype) doet toenemen. Obesitas blijkt immers de verstoring van de hormonale balans nog te versterken. Daardoor raakt ook de werking van de eierstokken ernstiger verstoord. Zo blijft de menstruatie vaker uit (amenorroe) bij obese PCOS-patiënten.
Zo'n 18,5 tot 52 procent van de PCOS-patiënten kampt met obesitas. De cijfers uit de Verenigde Staten zijn niet opgenomen in dit percentage. De reden hiervoor is dat er veel meer obesitas voorkomt in dat land in vergelijking met de rest van de wereld.
Vruchtbaarheidsproblemen
Doordat PCOS-patiënten niet elke maand een eisprong hebben, is bij hen de kans op vruchtbaarheidsproblemen (subfertiliteit) verhoogd. PCOS wordt zelfs beschouwd als de belangrijkste oorzaak van onvruchtbaarheid door ovulatieproblemen (anovulatoire onvruchtbaarheid).
Complicaties bij zwangerschap, arbeid en bevalling
PCOS-patiënten die een ivf-behandeling ondergaan, hebben meer kans op het ontwikkelen van het ovarieel hyperstimulatiesyndroom (OHSS) dan vrouwen zonder PCOS. Dit is te wijten aan het feit dat er bij PCOS-patiënten meer follikels groeien onder invloed van de medicatie. OHSS wordt onder andere gekenmerkt door een opgezette buik, misselijkheid en braken en kortademigheid.
Hoewel de meeste zwangerschappen bij PCOS-patiënten zonder complicaties verlopen, hebben deze patiënten wel een verhoogd risico op een hoge bloeddruk tijdens de zwangerschap, zwangerschapsvergiftiging, zwangerschapsdiabetes, vroeggeboorte, opname van de pasgeborene op een afdeling neonatale intensieve zorgen en perinatale sterfte. Ook het risico op een miskraam is naar alle waarschijnlijkheid verhoogd.
Hart- en vaatziekten
PCOS-patiënten worden vaker blootgesteld aan risicofactoren voor hart- en vaatziekten, zoals obesitas en diabetes. Het is echter onduidelijk of de kans op hart- en vaatziekten ook effectief verhoogd is.
Verminderde levenskwaliteit
De psychologische impact van PCOS is groot. Uit verschillende studies blijkt dat PCOS-patiënten vaker dan gemiddeld kampen met depressie, angst en een verminderde levenskwaliteit. Daarbij blijken vooral obesitas en overmatige lichaamsbeharing het zelfbeeld van PCOS-patiënten negatief te beïnvloeden.

